主なアレルギー疾患


※動画右下のボタンを「<」「4つの矢印」の順で押すと(ボタンにカーソルを合わせてクリック)、全画面表示になります。
ぜん息は気道に慢性のアレルギー性の炎症が生じて、さまざまな原因で気道が狭くなり呼吸が苦しくなる病気です。ぜん息には、ダニやカビなどの環境のアレルゲンに反応する「アトピー型ぜん息」と、アレルゲンに反応しない「非アトピー型ぜん息」があります。小児ではアトピー型が多く、成人になるとアトピー型と非アトピー型が半々になるという特徴があります。気道炎症の原因となるさまざまな危険因子の回避とともに、吸入ステロイド薬などでアレルギー性の炎症をしずめる抗炎症治療が必要です。
ぜん息は、症状がないときでも気道にアレルギー性の炎症が存在しています。抗炎症治療をしないでそのままにしておくと、炎症のために何度もぜん息症状(発作)が起きてしまいます。ぜん息の症状(発作)が強くなると気道がふさがり、窒息して命を落とすこともあります。アレルギーが悪化する原因を防いで、アレルギーの炎症を薬でしずめて、ぜん息の症状(発作)が起きないように、積極的に治療に取り組みましょう。

ぜん息治療(長期管理)が不十分になると気管支粘膜の炎症が続くことで組織の線維化が進み、気管支が硬くなり(「気道リモデリング」といいます)、このようになると元の状態に回復しにくくなると考えられています。気道リモデリングはぜん息の慢性化・難治化につながるといわれ、予防するためにアレルギー性の炎症をしずめる治療を継続する必要があります。
ぜん息の症状(発作)は、夜間や早朝に起こりやすいという特徴があります。また、季節の変わり目など前日よりも気温が低下するとき、台風などの気象条件が大きく変化するとき、疲労が蓄積しているとき、かぜやインフルエンザなどの呼吸器感染症にかかったとき、タバコ、線香、花火などの煙や強い臭いなどの刺激を受けたときに急に悪化することがあります。
ぜん息の重症度は、ぜん息症状のあらわれる頻度とその強さで分類します。ピークフロー(PEF)値や1秒量などの呼吸機能も参考にします。ぜん息の重症度に応じて治療の程度や用いる薬の種類などを決めるため、重症度を正確に知ることはとても重要です。
発作時の呼吸困難の程度は、①苦しいが横になれる「軽度(小発作)」、②苦しくて横になれない「中等度(中発作)」、③苦しくて動けない「高度(大発作)」と、3段階に分類します。
ぜん息を治療していくときの目標は、Ⅰ.ぜん息症状の増悪(発作)やぜん息症状がない状態を保つ「症状のコントロール」と、Ⅱ.将来のリスク回避の2点に集約されます。
具体的には、Ⅰは、気道炎症の原因となる危険因子を回避・除去して薬物治療による気道炎症の抑制を行い呼吸機能を良好に保ちます。Ⅱは、ぜん息による死亡を回避すること、急性増悪(発作)を予防すること、呼吸機能が徐々に低下するのをおさえること、治療薬による副作用を回避すること、健康な毎日を良好に保つことを目標とします。
1)医療機関での検査
医療機関では、十分な問診と、ぜん息以外の疾患を除外したうえで、ぜん鳴や呼吸困難などのぜん息に特徴的な症状の有無を確かめて、下記の検査を進めます。ぜん息症状により検査よりも治療を優先する必要がある患者さんには、ぜん息を前提として治療薬を服用して効果が得られるかどうかを確認します。
また、ぜん息に特徴的な気道可逆性、ピークフロー(PEF)値の日内変動、気道過敏性を測定するなどの呼吸機能の検査をします。このほかに、アトピー素因があるか、ほかのアレルギー疾患を合併しているかを確認して、ぜん息の患者さんで増える血中好酸球数や、ぜん息で数値が高くなる呼気中の一酸化窒素濃度(FeNO)、喀痰好酸球数などを調べます(後述)。
2)ぜん息の状態を知る方法
自宅でのぜん息の状態は「ピークフロー(PEF)メーター」や「ぜん息日記」などで確認することができます。毎日の患者さんの状態の変化から悪化する原因を探ることで、ぜん息の状態が悪くなるのを事前に予想できるようになることがあります。
(1)ピークフロー(PEF)
PEFは測定する時間によって測定値が異なる「日内変動(にちないへんどう)」があるので、医師は患者さんが毎日測る数値の変化から患者さんの状態を知ることができます。
(2)「ぜん息日記」
・天気の変化:前日とくらべて気温が下がるとぜん息症状(発作)が起きる人が増えます。また、季節の変わり目は体調が悪くなる人が増えます。
・普段の生活:学校や仕事に行けましたか。体の調子はよかったですか。ぐっすり眠れましたか。日常生活は普通にできましたか。
・体の症状:熱はありませんか。鼻水は出ていませんか。咳は出ませんか。
・ぜん息症状(発作):息苦しさがあったら苦しさを大・中・小で書いてください。
・薬:予防の薬(長期管理薬:吸入ステロイド薬など)は服用しましたか。発作止めの薬(発作治療薬:短時間作用性β2刺激薬)は服用しましたか。発作止めの薬を吸った人は何回吸ったかを書いてください。
・ピークフロー測定値:1日のうち朝と夕方(夜)に2回測定して測定値を書いてください。
※「ぜん息日記」は、環境再生保全機構に申し込むと無料で入手できます。
https://www.erca.go.jp/yobou/pamphlet/form/index.html
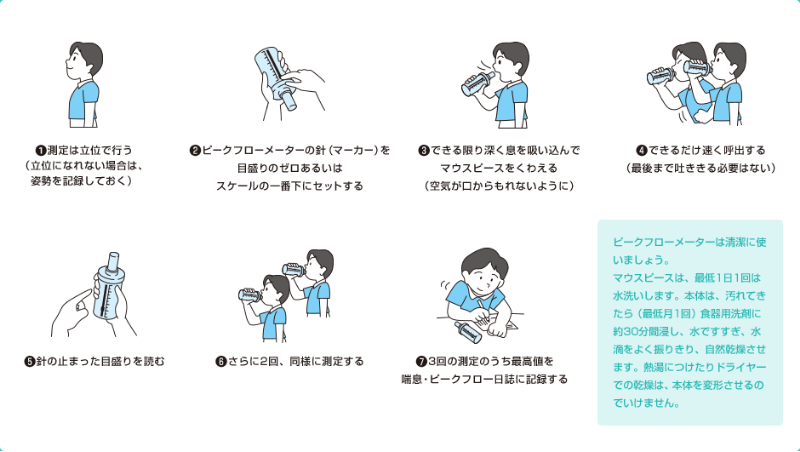
3)ぜん息のアクションプランシート(ぜん息個別対応プラン)
急にぜん息症状(発作)が起きたときにどうすればよいか、朝と夕方(夜)に測っているPEF測定値が低くなったときにどう対応すればよいかなど、体調が変化したときの対応(アクションプラン)を、医師と相談してあらかじめ決めておきましょう。また、PEF測定値がいくつになったら発作止めの薬(発作治療薬:短時間作用性β2刺激薬)を服用するか、それとも受診するかなどを相談しておきましょう。
4)病院で行うぜん息の検査
(1)呼吸機能検査
スパイロメーターによる肺活量などの測定や、息の吐きやすさなどを測定してフローボリューム曲線のデータを取る検査などがあります。フローボリューム曲線は、ぜん息の患者さんが呼吸をするときに息が吐きにくくなる状態を測定する検査で、症状がなくても特徴的な結果が得られることから、ぜん息であることを確かめられます。


(2)呼気中一酸化窒素濃度(FeNO)測定検査
気道にアレルギー性の炎症があると、吐く息の中(呼気中)に一酸化窒素(NO)という物質が増えます。この濃度を専用の器械で測定すると、ぜん息の患者さんで治療をしていない、またはうまく治療できていないことがわかります。
1)ぜん息治療薬の種類
ぜん息症状(発作)が起きたときの治療は、狭くなった気道を拡げる治療で、気管支拡張薬という薬が使われます。気道のアレルギー性の炎症をしずめる薬は「長期管理薬」と呼び、吸入ステロイド薬やロイコトリエン受容体拮抗薬という薬などがあります。最近は最重症の難治性のぜん息患者さんに生物学的製剤が使われるようになっています。ぜん息の症状(発作)がないときにも継続して服用して気道のアレルギーの炎症をしずめることで、ぜん息症状(発作)が起きにくくなります。
長期管理薬は、ぜん息症状(発作)がなくなったからといって自分の判断で服用をやめてはいけません。ぜん息の症状がない状態を維持して、日常生活が普通にできることを目標に治療を進めます。ぜん息の治療のゴールは、ぜん息でない人と同じように運動や日常生活ができるようになること、呼吸の検査で問題がなくなることです。
2)成人ぜん息の長期管理プラン
成人ぜん息の長期管理は、重症度に応じて治療ステップ1から治療ステップ4まで4つの段階に分けられた「基本治療」と、基本治療でコントロール状態が改善したものの良好な状態にならない場合の「追加治療」で進められます。


1)ぜん息発作のときの薬(発作治療薬)
短時間作用性吸入β2刺激薬(気管支拡張薬):ぜん息の発作で狭くなった気道を拡げる即効性の薬です。薬を吸入すると苦しい呼吸が(一時的に)よくなりますが、気道のアレルギー炎症をおさえることができません。また、1日に何回も使用すると心臓への負担もあるので、注意が必要です。
2)気道のアレルギー性の炎症をしずめる薬(長期管理薬)
◎印:「代表的な薬の商品名」(製薬会社)
| 吸入ステロイド薬 |
気道にできたアレルギー性の炎症をしずめると発作が起きにくくなります。炎症をしずめる薬でいちばん効果があるのがステロイド薬で、治療ではステロイド薬を炎症に直接届くように粉・霧の状態にして吸い込む吸入ステロイド薬を使います。 粉・霧状にして吸い込むことでステロイド薬の副作用を錠剤のおよそ100分の1に減らすことができますし、全身性の副作用はほとんどありません。口の中に残ったステロイド薬を洗い流すために、吸ったあとは必ずうがいをします。 ◎ドライパウダー製剤(DPI製剤):ドライパウダー・インヘラー(dry powder inhaler)の頭文字をとって「DPI」と呼ばれます:「フルタイドディスカス」「アドエアディスカス」「レルベア」「テリルジー」(グラクソ・スミスクライン)、「パルミコートタービュヘイラー」「シムビコート」(アストラゼネカ)、「アテキュラブリーズヘラー」「エナジア」(ノバルティス) ◎加圧定量噴霧式吸入器(pMDI製剤):英語名のpressurized metered dose inhalerの頭文字をとってpMDIと呼ばれます:「フルタイドエアゾール」「アドエアエアゾール」(グラクソ・スミスクライン)、「キュバールエアゾール」(住友ファーマ)、「オルベスコ」(帝人ファーマ)、「フルティフォーム」(杏林製薬) ◎吸入懸濁液:高齢者でも電動ネブライザーなどで吸入することができます:「パルミコート吸入液」(アストラゼネカ) |
|---|---|
| ロイコトリエン 受容体拮抗薬 |
気道のアレルギー性の炎症をしずめて、気管支を収縮させる物質のはたらきをおさえます。 ◎「オノン」(小野薬品)、「シングレア」(オルガノン)、「キプレス」(杏林製薬) |
| 気管支拡張薬 |
・テオフィリン徐放製剤:気管支を拡げる作用があり、軽い気管支の炎症をおさえる効果もあります。徐放製剤は成分がゆっくり吸収されて効果が長く持続するようにつくられています。 ◎「テオドール」(田辺三菱製薬)など ・長時間作用性β2刺激薬:長時間にわたって気管支を拡げる作用が持続する薬です。長期管理薬として処方されるときは吸入ステロイド薬との配合剤「吸入ステロイド薬/長時間作用性β2刺激薬配合剤」として処方されます。 ◎「セレベント」(グラクソ・スミスクライン)など ・吸入ステロイド薬/長時間作用性β2刺激薬配合剤:気道のアレルギー性の炎症をしずめる吸入ステロイド薬と、気管支を拡げる気管支拡張薬の長時間作用性β2刺激薬が合わさっています。 ◎「アドエア」「レルベア」(グラクソ・スミスクライン)、「シムビコート」(アストラゼネカ)、「フルティフォーム」(杏林製薬)、「アテキュラ」(ノバルティス) ・長時間作用性抗コリン薬:気管支の緊張をゆるめて拡げる作用をもちます。β2刺激薬とは作用点が異なるので併用することが可能で、吸入ステロイドも加えた3つの成分の配合剤も使われています。 ◎「スピリーバレスピマット」(ベーリンガー) ・吸入ステロイド薬/長時間作用性β2刺激薬/長時間作用性抗コリン薬配合剤:気道のアレルギー性の炎症をしずめる吸入ステロイド薬と、気管支を拡げる気管支拡張薬2種類が合わさっています。 ◎「テリルジー」(グラクソ・スミスクライン)、「エナジア」(ノバルティス) |
| 生物学的製剤 |
長期管理薬による治療でぜん息症状がコントロールできないような難治性で重症の患者さんに使用される注射の薬で、アレルギー反応をおさえてぜん息症状を改善します。 ◎抗IgE抗体オマリズマブ「ゾレア」(ノバルティス) ◎抗IL-5抗体メポリズマブ「ヌーカラ」(グラクソ・スミスクライン) ◎抗IL-5受容体抗体ベンラリズマブ「ファセンラ」(アストラゼネカ) ◎抗IL-4受容体抗体デュピルマブ「デュピクセント」(サノフィ) ◎抗TSLP抗体テゼペルマブ「テゼスパイア」(アストラゼネカ) これらの薬はぜん息の治療に精通した医師の指導のもとで使用する必要があります。 |
| 経口ステロイド薬 | ほかの長期管理薬で症状がおさえられないときに短期間の使用を原則とします。必要最小量を維持量として使用することもあります。 |
ぜん息の薬の主役は「吸入薬」です。吸入薬は正しく吸入して初めて効果を得ることができます。ぜん息治療に用いられる吸入薬は、気道の中に直接届くことから少ない量で十分な効果が得られます。
加圧定量噴霧式吸入器(pMDI)は、薬が噴霧されたときにタイミングよく吸い込みます。高齢者などのタイミングを上手に合わせることができない人には吸入補助具(スペーサー)が用意されていて、あらかじめpMDIからエアゾール製剤をスペーサーに噴霧させて、そのあとにスペーサーから薬を吸い込むことで上手に服用することができます。
ただし、多くの高齢者は吸入手技が理解できないことがあるので、最初は吸入手技を何回もみせることも効果的です。吸入手技は、定期的に医師や看護師、薬剤師などにチェックしてもらってください。
◎上手に吸入薬を服用するポイント
・毎日決まった時間に吸入する習慣をつけましょう。
・吸入後に、口の中に薬が残らないようにうがいをしましょう(歯みがきの前に吸入するなども習慣化に役立ちます)。
・上手に吸入できるようになっても放っておかないで、ご家族みんなで治療に取り組めるように見守りましょう。
ぜん息ではダニやホコリがぜん息症状(発作)の原因になることが多いので、自宅の環境を整備してダニやホコリを減らすことで、ぜん息症状(発作)を起こりにくくすることができます。
「室内環境の整備について」もご覧ください。
ぜん息の治療(発作治療と長期管理、環境整備)は、ご家族や医師・看護師がチームになって進めていきますが、何よりも患者さん自身が主体的に自己管理をすることが大切です。よい自己管理は、必ずよい結果(治療目標の達成)につながります。
ぜん息に関するよくある質問をまとめています。
https://allergyportal.jp/faqcategory/%e3%81%9c%e3%82%93%e6%81%af/
(日本アレルギー学会Webサイトへ)
https://www.jsaweb.jp/modules/citizen_qa/index.php?content_id=3