アトピー性皮膚炎とは
アトピー性皮膚炎は、強いかゆみを伴う湿疹が軽快と改善を繰り返す慢性的な皮膚の病気で、乳児から大人まで幅広い年代にみられます。皮膚のバリア機能低下やアレルギー体質など多くの要因が関わり、症状の程度や治療法もさまざまです。本記事では、特徴や診断基準、治療の進め方、日常ケアまでをアレルギー治療の専門家の視点からわかりやすく解説します。
目次
アトピー性皮膚炎の基礎知識
アトピー性皮膚炎への理解を深めるために、まずはその基礎知識をご紹介します。
アトピー性皮膚炎の特徴
アトピー性皮膚炎は、強いかゆみのある湿疹ができ、症状が悪くなったり良くなったりを繰り返す病気です。
アレルギーの病気を持つ家族がいる場合や、自身にぜん息やアレルギー性鼻炎などのアレルギーがある人、またはアレルギーの原因となるIgE抗体をつくりやすい素因(アトピー素因)を持つ人がなりやすい傾向があります。
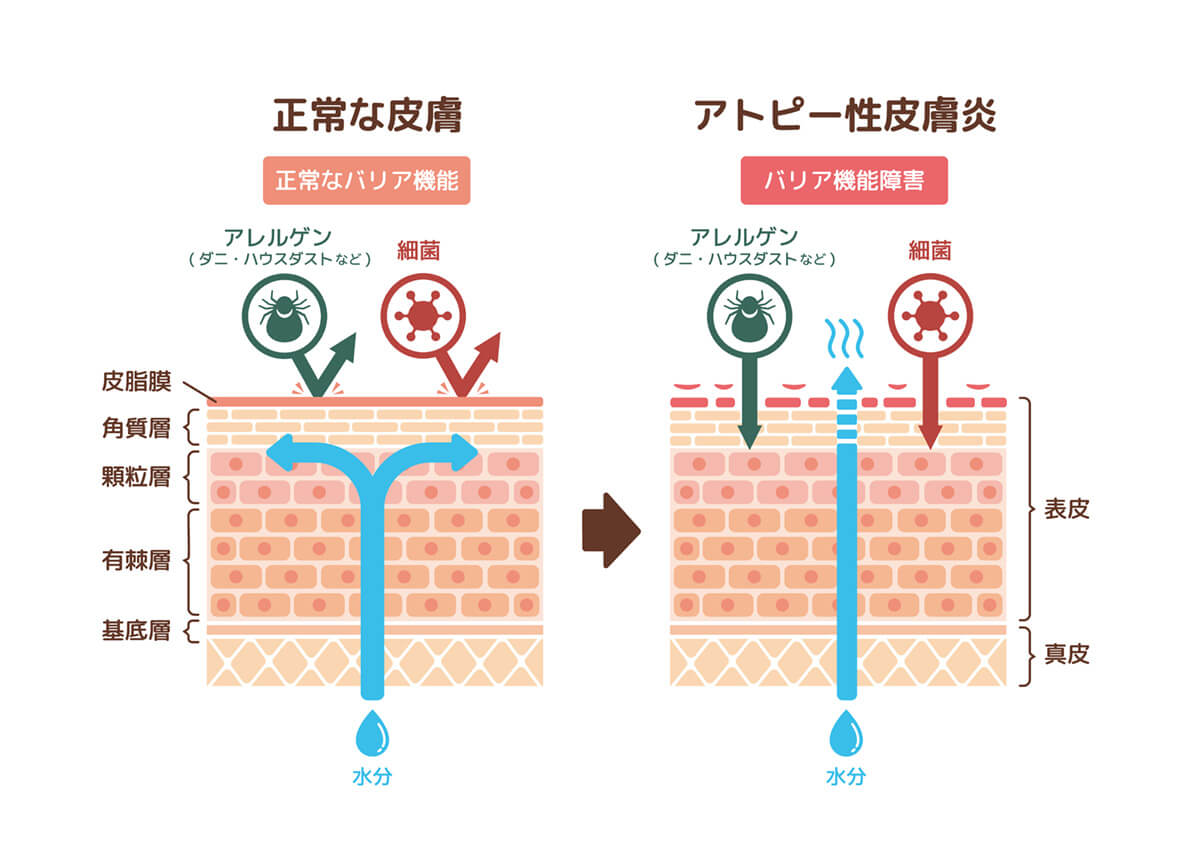
また、アトピー性皮膚炎は私たちの身体を守る皮膚の「バリア機能」が低下することで炎症が起きやすくなり、水分が失われやすくなるため、乾燥肌になる患者さんが多いことも特徴です。
アトピー性皮膚炎の診断基準
診断の際の判断基準は以下の3点です。
①強いかゆみがある
②アトピー性皮膚炎に特徴的な湿疹が認められる、また「体の左右の同じような場所」に湿疹があらわれている
③慢性的に繰り返す経過がある
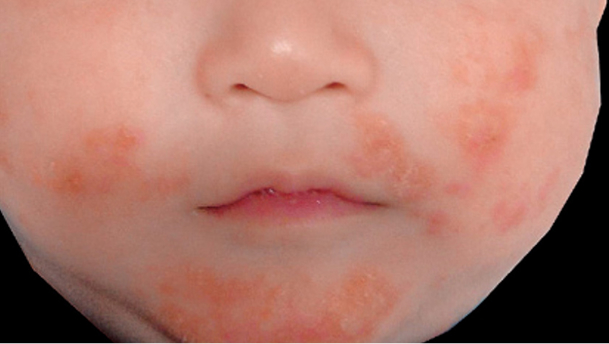
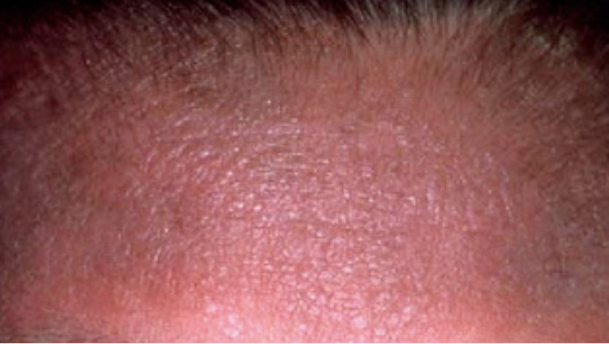
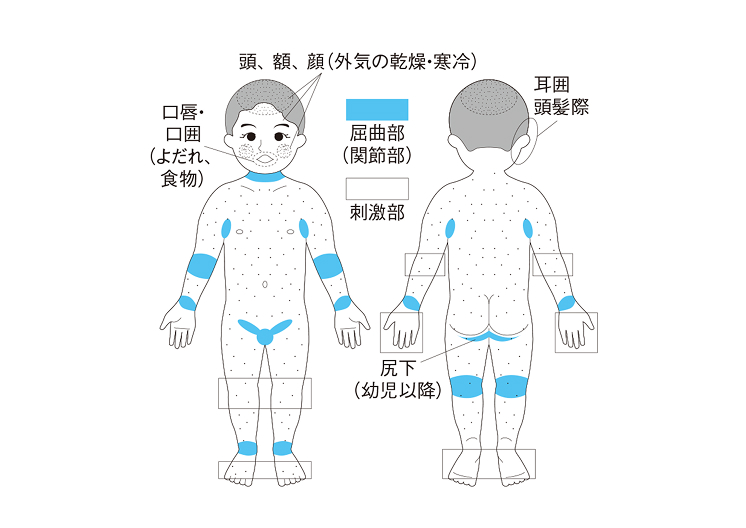
湿疹は、おでこ、目や口や耳の周り、首、手や足の関節のやわらかい部分にあらわれることが多く、皮膚症状が悪くなったり改善したりをくり返すことが特徴です。
年齢的な特徴
アトピー性皮膚炎は、発症する時期によって湿疹が出やすい場所や症状の出方が異なります。年齢的な特徴は次の通りです。
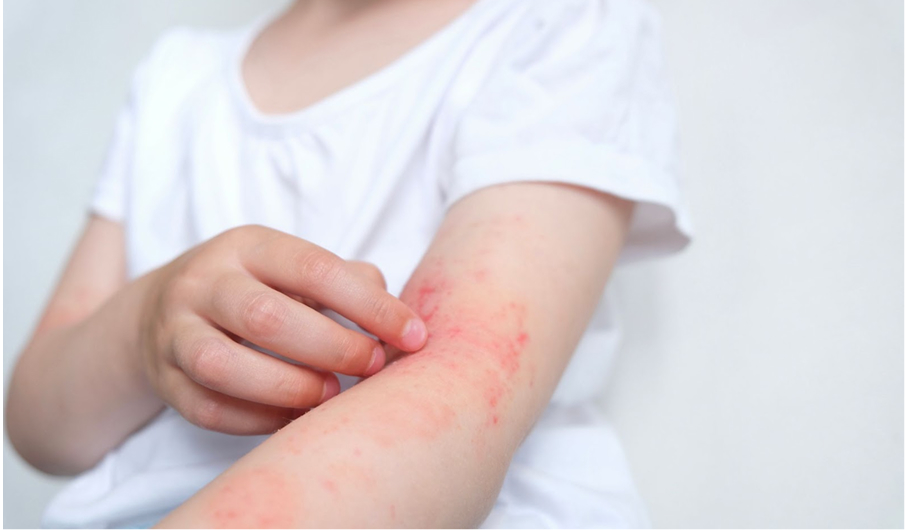
- 乳児期(2歳未満):頭や顔に始まり、次第に体や手足に出現することが多いです。
- 幼児期・学童期(2~12歳):首や手足の関節に湿疹ができやすいです。
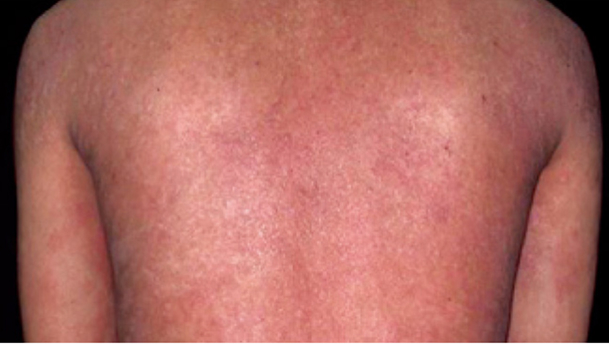
- 思春期・成人期(13歳以上):上半身(頭、首、胸、背中)の湿疹が強いことが多いです。
アトピー性皮膚炎の原因・悪化させる要因
アトピー性皮膚炎には、体質や遺伝的背景をはじめとしたさまざまな要因が関わっているとされています。 ここでは、発症や悪化につながりやすい主な要因を紹介します。
家族歴・本人のアレルギー歴
家族にぜん息、アレルギー性鼻炎、アレルギー性結膜炎、アトピー性皮膚炎といったアレルギー疾患がある場合や、患者さん自身がこれらのいずれか、あるいは複数のアレルギー疾患にかかった経験がある場合、アトピー性皮膚炎を発症しやすい傾向があります。アレルギー体質が遺伝や生活環境を通して影響するため、重要な要因の一つとされています。
IgE抗体ができやすい体質
アレルギー反応に深く関わるIgE抗体をつくりやすい体質(アトピー素因)も、アトピー性皮膚炎の発症や悪化に影響します。IgE抗体が多くつくられやすい人は、アレルギー反応が起こりやすいため、湿疹や炎症が生じやすい状態になることがあります。
これらの要因を持つ人では、アトピー性皮膚炎を発症しやすく、症状が悪化しやすい傾向がみられるため、体質に合わせたケアや環境調整が重要です。
発症・悪化にかかわる主な因子
- 遺伝的素因(体質):家族にぜん息、アレルギー性鼻炎、アレルギー性結膜炎などがあると起こりやすいことが知られています。
- 皮膚バリア機能の低下:乾燥などにより皮膚のバリア機能が弱くなると、外からの刺激物やアレルゲン・微生物などが入りやすくなり、炎症がおこりやすくなります。特に、皮膚バリア機能にはフィラグリンという遺伝子が関連し、この遺伝子変異のある方はバリア機能が低下しやすいとされます。
- 皮膚の細菌バランスや感染:皮膚の細菌や菌の増えやすさが、炎症の悪化や慢性化の原因になるとされます。
- その他の環境因子:温度変化や発汗、ウールなどの衣類、精神的ストレス、ダニ、花粉、ペットなどのアレルゲン、ホルモン変化、体調不良など、症状を悪化させる環境因子は多々あります。(詳細は下記記事を参照ください。)
アトピー性皮膚炎の症状が落ち着かない人は、薬物療法だけでなく、悪化させる原因を考え、環境整備や対策が必要になります。
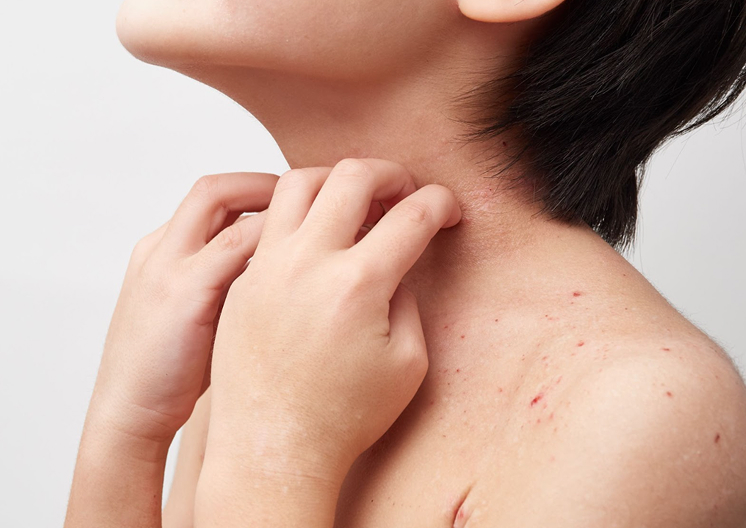
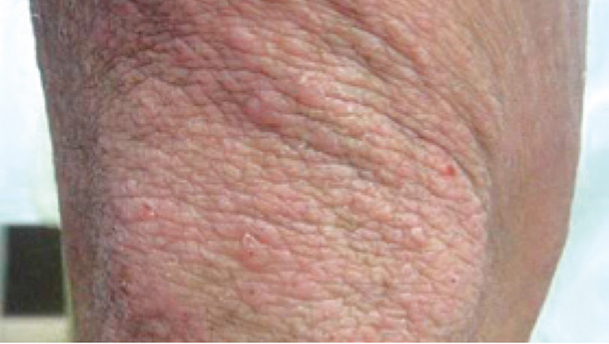
アトピー性皮膚炎の症状
アトピー性皮膚炎は皮膚が赤くなってブツブツができたり、カサカサと乾燥して皮膚がむけたり、かさぶたができたりする場合があります。強いかゆみを伴う湿疹が生じて、バリア機能が低下すると普通なら感じないような刺激でかゆみが強くなって掻いてしまい、さらに症状を悪化させるという悪循環をたどることが多くなります。
アトピー性皮膚炎の重症度とは
アトピー性皮膚炎の重症度は、湿疹の強さや範囲によって次のような「めやす」で判断されます。
| ・軽 症 | 面積にかかわらず皮膚に軽い湿疹※1のみがみられる状態です。 |
| ・中等症 | 強い炎症を伴う湿疹※2が体表面積の10%未満にみられる状態です。 |
| ・重 症 | 強い炎症を伴う湿疹※2が体表面積の10%以上で30%未満にみられる状態です。 |
| ・最重症 | 強い炎症を伴う湿疹※2が体表面積の30%以上に及ぶ状態です。 湿疹は面積より個々の湿疹皮疹の重症度が重要視されます。 |
※1:「軽い湿疹」とは、軽度の赤みがでたり皮膚がカサカサと乾燥した状態のことをいいます。
※2:「強い炎症を伴う湿疹」とは、強い赤みや盛り上がった湿疹、皮膚がゴワゴワになる状態などをいいます。
アトピー性皮膚炎の治療とは
ここでは、アトピー性皮膚炎の治療の基本的な考え方や目標を紹介します。
アトピー性皮膚炎治療の進め方
アトピー性皮膚炎は、確実な診断と重症度を判定して、①薬物療法、②スキンケアとともに、③悪化の原因となりそうなものを探して対策などを進めていきます。まずは症状を落ち着かせるための治療(寛解導入療法)として薬物治療を始めますが、薬は個々の患者さんごとに症状の程度や背景などを考え合わせて適切に選択されます。
アトピー性皮膚炎は複雑な多くの原因が背景にある病気ですので、完治させる治療法は現在のところありません。ただし、薬で炎症をしずめることで皮膚の症状を落ち着かせることができます。
アトピー性皮膚炎の治療目標
アトピー性皮膚炎は、適切な治療により症状がコントロールされた状態が長く維持されると、症状が出ていない落ち着いた状態が期待できる病気です。患者さんの生活環境や生活習慣などによっては再び症状があらわれることがあるため「治った」とはなかなかいえません。ただし、年齢とともにある程度の割合で症状が落ち着くことや、症状が軽い患者さんほど症状がでない状態となる割合が高いこともわかっています。
治療は、①症状がないかあっても軽微で、日常生活に支障がなく、薬物療法もあまり必要としない状態に到達・維持すること、②軽い症状はみられるが日常生活に支障が出るほど悪化が起こらない状態を保つことを目標に進められます。根気強く治療を進めていきましょう。
主な治療薬
かつてステロイド外用薬などは“怖い薬”だと誤解された時代がありました。いまでも不安を感じる患者さんがいますが、十分に有効性と安全性が科学的に検証されていますので、医師の指示に従って安心して使ってください。アトピー性皮膚炎の炎症は速やかに、確実にしずめることが重要です。
アトピー性皮膚炎の治療には、症状の程度や部位に応じてさまざまな薬が用いられます。ここでは、代表的な治療薬について順にご紹介します。
1)ステロイド外用薬
(1)薬の特徴
ステロイド外用薬は薬の中で最も効果的に炎症をおさえます。①ストロンゲスト、②ベリーストロング、③ストロング、④ミディアム、⑤ウィークと、強い順に①から⑤まで5つのランクに分類されています。剤形は、軟膏、クリーム、ローション、テープなどがあります。髪の毛のある頭部にはシャンプー製剤やローションが塗りやすく、外用薬のべとべと感が嫌いな人にはクリームが使われることがあります。ローションを顔や体に塗っても構いません。テープはひび割れや皮膚表面が固くなった部位に使われることがあります。
(2)塗り方
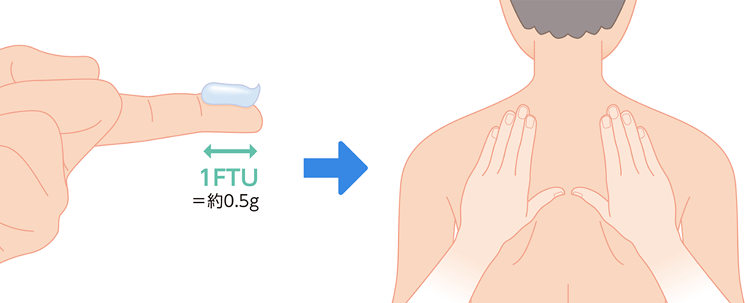
人差し指(第2指)の先端から第1関節部まで口径5mmの外用薬チューブから押し出された量(約0.5g)が成人の手のひら2枚分で成人の体表面積の2%に対する適量です。たとえば、子どもに成人の手のひらで4枚分の皮膚症状があれば、1日に1回塗るとして5日間で5gチューブを1本使用します。塗り始めて3~4日で赤みやかゆみが治まりますが、赤みが取れても指でつまんで硬いところが柔らかくなるまで(医師の指示に従って)1~2週間くらいは、さらに続けて塗ります。
(3)副作用
ステロイド外用薬を医師の指示に従って適切に使用すれば、内服薬で生じることがある副腎不全、糖尿病、成長障害などの全身的な副作用は通常起こりません。局所的な副作用としては赤みがでたり皮膚が薄くなる症状などが生じることはありますが、薬の中止や適切な処置により回復します。ただし、特に顔面、眼の周囲に長期間使用する場合は、下記の非ステロイド性外用薬を使用することや、定期的な眼科受診などが推奨されます。アトピー性皮膚炎で認められる色素沈着は炎症が鎮静して生じるもので、ステロイド外用薬が原因ではありません。
2)非ステロイド性外用薬
(1)免疫抑制薬タクロリムス軟膏
①薬の特徴
身体の免疫反応が高まっている状態を正常に整えることで皮膚の炎症をおさえます。炎症をおさえるメカニズムが異なるのでステロイド外用薬で治療が困難な場合に有効です。ステロイド外用薬の長期間の連用で報告されている皮膚萎縮や毛細血管の拡張がありません。塗ると、かゆみやヒリヒリするなどの刺激が生じますが、皮膚の状態がよくなると次第におさまります。皮膚がじゅくじゅくしているところや口・鼻の中の粘膜部分や外陰部には塗らないでください。
②塗り方
皮膚から吸収されやすい顔や首、そしてステロイド外用薬で部分的に副作用があらわれやすい部分などに塗ります。
③副作用
熱感、痛み、かゆみ、細菌による感染症などが確認されていますが、多くは湿疹の改善に伴って軽減、消失します。
(2)JAK阻害薬デルゴシチニブ軟膏
2020年からアトピー性皮膚炎治療薬としてJAK(ヤヌスキナーゼ)阻害薬が使用されています。細胞内の免疫を活性化するシグナル伝達に重要な役割を果たすJAKの働きを抑制することで免疫の過剰な活性化をおさえて症状を改善させるものです。ステロイド外用薬やタクロリムス外用薬とは異なるメカニズムで作用するため選択肢が増えました。
(3)PDE4阻害薬ジファミラスト
2022年にアトピー性皮膚炎治療薬としてホスホジエステラーゼ4(PDE4)阻害薬が登場しました。PDE4の働きを抑制することによって、炎症性のサイトカインやケモカインという物質の産生を抑制して抗炎症効果を発揮する薬剤です。JAK阻害薬とともにステロイド外用薬やタクロリムス外用薬とは異なるメカニズムで作用するため選択肢が増えました。
(4)タピナロフクリーム
2024に非ステロイド性かつ低分子で芳香族炭化水素受容体(AhR)調節作用を有する新しい作用機序の水中油型外用クリーム製剤が登場しました。さまざまな遺伝子発現を調節し、炎症性サイトカインを低下させ、抗酸化の働きをもつ分子がつくられやすくなります。アトピー性皮膚炎や尋常性乾癬における皮膚の炎症を抑制するとともに、皮膚バリア機能を改善させることが期待されています。
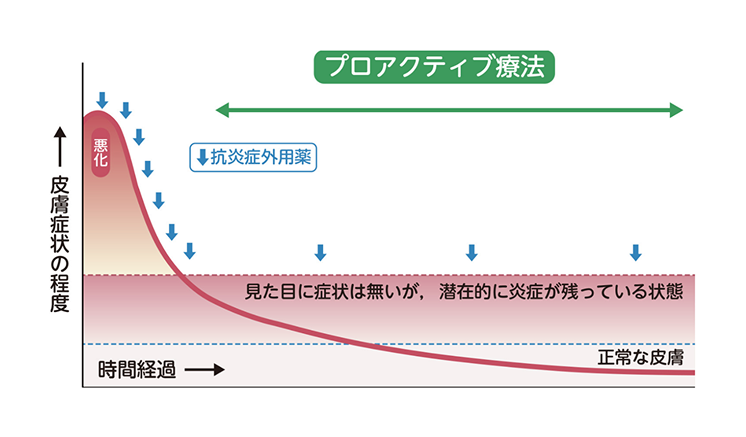
◎プロアクティブ療法
アトピー性皮膚炎の特徴でもある、よくなったと思ったら皮膚症状が繰り返す湿疹に対して、十分な抗炎症治療で症状をおさえた後に、保湿外用薬によるスキンケアを行いながら、ステロイド外用薬やタクロリムス外用薬を定期的(週2~3回)に塗ることで症状が落ち着いた状態を維持させる治療法です。アトピー性皮膚炎では、炎症が軽快して正常にみえても、皮膚の深い部分に炎症が残っていて、再び炎症が生じやすい状態にある場合が多いため、症状が繰り返す患者さんには予防する目的で行います。
3)その他の治療法(内服薬)
その他の治療法には紫外線療法などがありますが、ここでは主な内服薬をご紹介します。
(1)抗ヒスタミン薬
抗ヒスタミン薬はアトピー性皮膚炎のかゆみに対して用いられます。ステロイド外用薬などと一緒に用いることが推奨されています。
(2)経口ステロイド薬
症状が急に悪化した場合や重症・最重症の患者さんに用いられますが、経口ステロイド薬は長期間の内服で全身性の副作用が生じることから、短期間にとどめられます。
4)中等症以上のアトピー性皮膚炎の患者さんに対する全身治療
(1)生物学的製剤(注射薬)
スキンケアやステロイド外用薬、タクロリムス外用薬などの治療でもコントロールが難しい中等症から重症の患者さんには、アトピー性皮膚炎の悪化の原因となるサイトカインという物質をブロックすることで症状を改善させる生物学的製剤が保険適用となっています。
既存の治療薬と比較して効果の高い薬剤ですが、使用にあたっては「最適使用推進ガイドライン」が設けられており、慎重に治療が進められます。これまでさまざまな治療を行っても症状が安定しない患者さんや、重症度の高い患者さんはアレルギー専門医など、アレルギーの診療に精通した医師に相談してください。
①デュピルマブ(生後6か月以上)
免疫細胞であるTh2細胞から産生されるIL-4やIL-13といったサイトカインは、皮膚の炎症や皮膚バリア機能、かゆみに深く関与することが知られています。生物学的製剤デュピルマブは、IL-4とIL-13の働きを直接おさえることで、皮膚の炎症(アレルギー反応に関わるTh2細胞による炎症)反応を抑制し、かゆみや湿疹を改善させるする薬剤です。
②ネモリズマブ(6歳以上)
アトピー性皮膚炎のかゆみを引き起こすとされるIL-31というサイトカインをブロックすることを目的とした生物学的製剤です。かゆみの原因物質としてはヒスタミンが知られていますが、抗ヒスタミン薬でおさえきれないかゆみに対して効果があります。IL-31は、炎症やバリア機能にも関与していると考えられています。
③トラロキヌマブ(15歳以上)、レブリキズマブ(12歳以上)
サイトカインであるIL-13という物質の働きを直接おさえることで、皮膚の炎症(アレルギー反応に関わるTh2細胞による炎症)反応を抑制する新しいタイプの薬剤です。かゆみや湿疹を改善します。
(2)経口JAK阻害薬(バリシチニブ、ウパダシチニブ、アブロシチニブ)(内服薬)
アトピー性皮膚炎の炎症やかゆみに関わりのあるヤヌスキナーゼ(JAK)をブロックすることによって、皮膚症状やかゆみなどを短期間で改善させる内服薬です。効果が高い薬ですが、使用にあたっては「最適使用推進ガイドライン」が設けられており、慎重に治療が進められます。
(3)免疫抑制薬シクロスポリン(内服薬)
16歳以上で既存治療により十分な効果が得られない最重症(強い炎症の湿疹が体表面の30%以上)の患者さんに適応があります。長期使用での安全性が確立していないので、症状が軽快したら一般的な外用療法に切り替えます。
アトピー性皮膚炎の悪化予防
アトピー性皮膚炎を安定させるためには、日常生活でのケアも欠かせません。ここでは、症状を悪化させないための予防法をご紹介します。
スキンケアについて
スキンケアとは、皮膚を清潔にして、積極的に保湿することで皮膚のバリア機能を保つケアのことです。
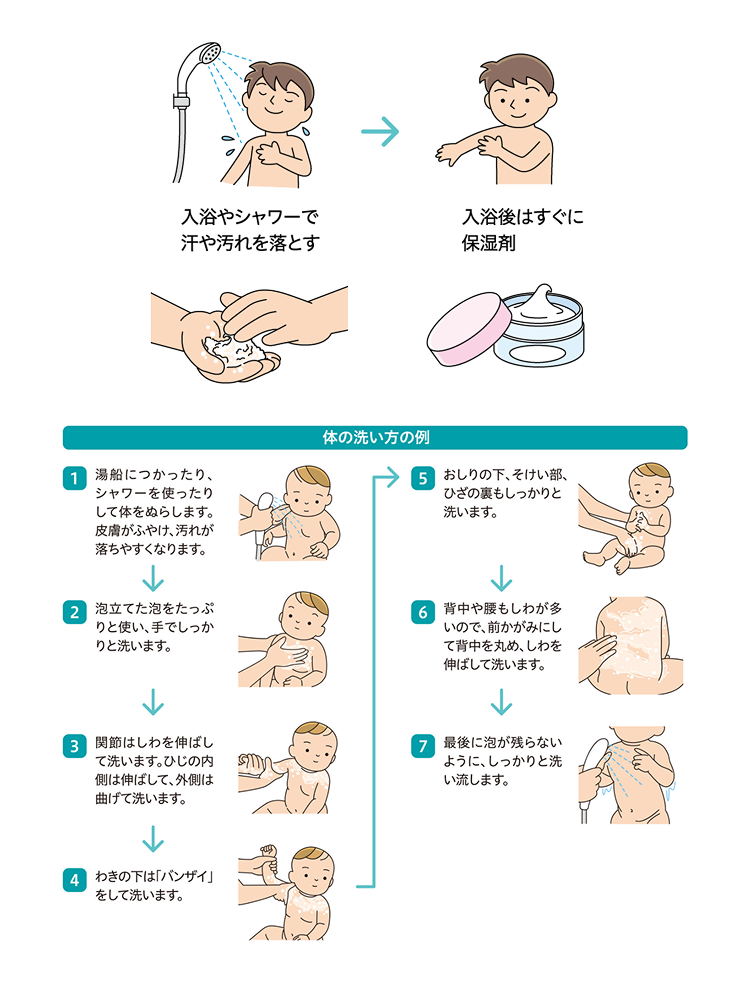
1)皮膚の洗浄
古い皮脂や汗、黄色ブドウ球菌や泥汚れなどは皮膚炎が悪化する原因要因になります。毎日の入浴やシャワー浴で石けんを用いて洗浄します。石けんはよく泡立てて、強くこすらず、シワなども丁寧に洗いましょう。石けんの成分が皮膚に残っていると刺激になり悪化することがあるので、しっかりとすすぐことが大切です。また、皮膚のバリア機能で必要な皮脂も流れ落ちてしまうため、洗浄後は保湿をすることが必要です。
2)保湿剤の塗り方と種類
アトピー性皮膚炎は皮膚のバリア機能が低下して乾燥肌になり、炎症が生じると皮膚のバリア機能がさらに低下して乾燥肌がより進んでしまいます。ステロイド外用薬やタクロリムス外用薬は炎症を低減させますが、保湿力はほとんどありません。
つまり、アトピー性皮膚炎の治療では「乾燥肌を治療するための保湿薬」と「皮膚の炎症を治療するステロイド外用薬やタクロリムス外用薬をはじめとした非ステロイド性外用薬」の両方が同じくらい重要です。
(1)保湿剤の塗り方
保湿剤は入浴後すぐ(5分以内)に塗るのがよいとされています。皮膚が水分を保持している間に保湿薬を塗って水分が逃げないようにします。入浴後すぐに塗れずに皮膚が乾いてしまったら、化粧水などで皮膚を湿らせてから保湿剤を塗ると効果的です。保湿剤は湿疹のあるところだけでなく全身に塗りましょう。指先で塗るのではなく、手のひらに保湿剤を多めにとって、しわに沿って塗ると皮膚に広がりやすくなります。また、季節に関係なく継続してください。
(2)保湿剤の種類
保湿剤はさまざまな種類・剤形があります。白色ワセリンなどの油脂は保湿の基本で、べたべたしますが刺激がほとんどなく保湿効果が持続します。尿素製剤は炎症がある部分で刺激を感じますが、あまりべたつきません。ヘパリン類似製剤はわずかに特徴的なにおいがありますが、あまりべたつかず塗りやすい特徴があります。剤形は、軟膏(油性クリーム)、クリーム、ローション(水性・乳剤性)、フォーム(泡状)、スプレーなどがあり、塗りやすさや皮膚の状態に合わせて使いましょう。
その他、市販品の中にも使用しやすい物がありますので、医師や看護師に相談して自分に合った物を選びましょう。
日常的な管理方法
アトピー性皮膚炎の症状を安定して保つには、毎日の生活習慣を整えることも大切です。ここでは、日常で意識したい管理方法をご紹介します。
1)食べ物
アトピー性皮膚炎に食べ物(食物アレルゲン)が関与する場合がまれにありますが、食物アレルギーの関与が明らかでない小児・成人のアトピー性皮膚炎の治療にアレルゲン除去食は有用ではありません。小児の食べ物の除去は成長や発達の障害になることがあるので、疑わしい場合は医療機関で食物アレルギーの関与を明らかにしたうえで、医師の指導のもとで指導を受けてください。
◎妊娠・授乳
2000年に米国の小児科学会は妊娠している人へアレルゲン除去食を推奨していました。しかし、2012年以降、現在では妊娠・授乳している人の食事制限は生後から18か月児までのアトピー性皮膚炎の発症をおさえる効果がないこと、妊娠中の場合は未熟児のリスクが高まることなどが確かめられ、食事制限は推奨されていません。
2)生活環境
ダニやホコリ、花粉、ペットの毛などの環境アレルゲンで皮膚炎が悪化することがあります。また、化粧品や金属などの接触・刺激で皮膚炎が悪化することもあります。医師と相談のうえ、必要に応じて環境アレルゲンや接触アレルゲンを回避していきましょう。さらに、汗や唾液、毛髪、衣類の摩擦などの刺激でも皮膚炎が悪化することがあります。唾液や汗は洗い流すか濡れたやわらかい布でふき取り、毛髪は短く切りそろえるか束ねて、刺激の少ない衣類を選びましょう。
汗をかいたらやわらかいタオルなどでよく拭きます。炎天下などでは日焼けがアトピー性皮膚炎の悪化の原因になる場合があるので、長時間にわたって太陽にあたらないようにしましょう。
3)ストレス
ストレスは、アトピー性皮膚炎の皮膚症状を悪化させる原因となります。また、皮膚症状の悪化によって心理的・社会的にもに様々な影響を及ぼし、更なるストレス要因となります。自分だけで抱え込まずに医師とも相談し、ストレス要因も回避した治療を続けていきましょう。
(心理的・社会的影響の例)
- 強いかゆみや皮膚症状によってが原因で心理的に追い詰められて、睡眠障害やひきこもりの原因となる
- 集中力の低下から、学業や就労に支障がでる
- 治療への効果が乏しく、医療者への不信感が強くなる
4)合併症
アトピー性皮膚炎は皮膚バリア機能が低下するために皮膚感染症にかかりやすくなる傾向にあります。皮膚を清潔に保ってスキンケアを心がけましょう。また、顔の湿疹が重篤な場合、目の合併症として、白内障、網膜剥離などが起こりやすくなるといわれています。目を叩いたり、こすったりしないように心がけましょう。
よくある質問
アトピー性皮膚炎についてのよくある質問をまとめました
アトピー性皮膚炎は根治させることは難しい慢性的な病気ですが、正しい治療を、時間をかけて継続することで、アトピー性皮膚炎の症状が出ない状態を目指すことができます。アトピー性皮膚炎の治療のゴールは、正しい治療を行うことで、症状がないか、あっても軽微で、日常生活に支障がなく、薬物療法もあまり必要としない状態に到達し、それを維持することです。(参考:「小児アレルギー疾患保健指導の手引き」より)
アトピー性皮膚炎は、「アレルギーになりやすい体質」と「皮膚のバリア機能異常」が原因です。ステロイド外用薬が原因ではありません
アトピー性皮膚炎は、乳児湿疹と別の疾患ではなく、乳児湿疹の1つです。乳児湿疹は、赤ちゃんのひじの裏側のくぼんだところやひざの裏側のくぼんだところなどの屈曲部、顔のほほ、両手・両足の外側などに、おおよそ左右対称にかゆみのある皮膚の湿疹ができている状態をいいます。症状が長引くときは、アトピー性皮膚炎の可能性が高くなります。(参考:「小児アレルギー疾患保健指導の手引き」より)
ステロイド外用薬を使わない医師はいますか。
独自の治療法を考え出して推奨する医師がいますが、現在のガイドラインに基づいた標準治療とはいえない場合があります。治療の効果が乏しいと感じた場合はアレルギーを専門としている小児科医や皮膚科専門医の標準的な治療を受けてください。
アトピー性皮膚炎に適切な治療を行い炎症をしずめることができればステロイド外用薬をやめることができる人はたくさんいます。また、近年ではステロイド以外で炎症をコントロールできる外用薬が数多く登場しています。完全に炎症をコントロールすることで、保湿剤のみで皮膚を良い状態に保つことも可能となります。
リバウンドで症状がひどくなりますか。
ステロイド外用薬による治療が不十分で皮膚の下の炎症が残っている場合、ステロイド外用薬をやめることで炎症がぶり返してしまうことがあります。医師に皮膚の炎症の範囲や深さなどを適切に判断してもらい、必要な治療を行うことが重要です。
(ステロイド外用薬の安全な使用方法とは?)
プロアクティブ療法とは、ステロイド外用薬によって皮膚の炎症をしずめて、見た目がつるつるになった後も、数日に1回(週に2回など)ステロイド外用薬を予防的に使用することで、つるつるの状態を長期間維持する方法です。(参考:「小児アレルギー疾患保健指導の手引き」より)
だんだん効かなくなるのですか。
長期間にわたって使用しても、ステロイド外用薬の効果が得られなくなることはありません。アトピー性皮膚炎の炎症の強さに見合ったステロイド外用薬を使わないと、塗っても効かないと思うことがあるかもしれません。医師に皮膚の状態を判断してもらい、適切な強さのステロイド外用薬を用いて正しい塗り方を教えてもらうことが必要です。
ステロイド外用薬を塗ることで皮膚が黒くなることも、固くなることもありません。適切な治療をせずに炎症を長引かせてしまうことにより、色素沈着が生じて皮膚が黒くなることがあり、さらに、ゴワゴワとした固い皮膚になることがあります。
ステロイド外用薬が体内に蓄積することはありません。外用薬は皮膚で効果を発揮するもので、体内に吸収されることはほとんどありません。たとえ傷口から血液中に入った場合でも、代謝されてしまいます。
成人の両方のてのひらの面積と同じ広さの部位に塗る外用薬の量は、約0.5gがめやすであるといわれています。これは、口径5mmの外用薬のチューブの場合で、人差し指の先端から第1関節部までの長さを押し出したときの量に相当します。
わりと多い量に感じるかもしれませんが、すり込むようにして塗るのではなく、十分に乗せるように塗るのがコツです。
必ず決まった順番があるわけではありませんが、塗る部位や塗る人の手を清潔にして表面の水分を拭き取ったら、まず保湿剤を塗るのが一般的です。入浴後などであれば皮膚に水分が多く含まれている状態なので、保湿剤を塗ることで、皮膚の乾燥をより防ぐことが期待できます。保湿剤は、患部だけでなく全身に使用し、その後症状がある部位に限局してステロイド等の外用薬を使うことがおすすめです。ただし、医師から指示を受けている場合や塗る順番が処方箋に記載されている場合は、それに従ってください。
アレルギーになりにくいのでしょうか。
新生児期から保湿剤によるスキンケアを行うことで、アトピー性皮膚炎が予防できる可能性があることがわかってきました。スキンケアのみで食物アレルギーなどのアレルギー疾患を予防できるかどうかはわかっていませんが、乾燥や湿疹などの皮膚の症状がある場合には早めにスキンケアを行うとともに湿疹に対する治療も開始しましょう。(参考:「小児アレルギー疾患保健指導の手引き」より)
さらに詳しく知りたい方へ
動画による解説
アトピー性皮膚炎をより深く理解していただくために、当サイトでは専門家監修のオリジナル動画コンテンツもご用意しています。文字だけでは伝わりにくい内容の理解にお役立てください。
赤ちゃんに湿疹が出たらどうする
アトピー性皮膚炎のスキンケアと軟膏療法
アトピー性皮膚炎と目の病気にはどのような関係があるか
関連サイトのご案内
日本アレルギー学会のサイトにもアトピー性皮膚炎の情報を掲載しています。
日本アレルギー学会Webサイト | アトピー性皮膚炎/Q&A
https://www.jsaweb.jp/modules/citizen_qa/index.php? content_id=4
アトピー性皮膚炎の診断基準について詳しく知りたい方へ
アトピー性皮膚炎 Q3 – 皮膚科Q&A(公益社団法人日本皮膚科学会)
まとめ
アトピー性皮膚炎は、強いかゆみと湿疹が悪化と改善を繰り返す慢性の皮膚疾患で、アトピー素因や皮膚のバリア機能低下などが深く関わります。症状の現れ方は年齢によって異なり、重症度も幅がありますが、適切な治療とスキンケアにより症状のコントロールは可能です。原因・悪化要因を理解し、日常生活での対策を続けることが大切です。