小児のぜん息
小児ぜん息の特徴や症状、治療などをアレルギー治療の専門家の視点からわかりやすく解説。日常管理や検査のポイント、発作時の対応まで総合的に学べる記事です。

目次
小児ぜん息の特徴について
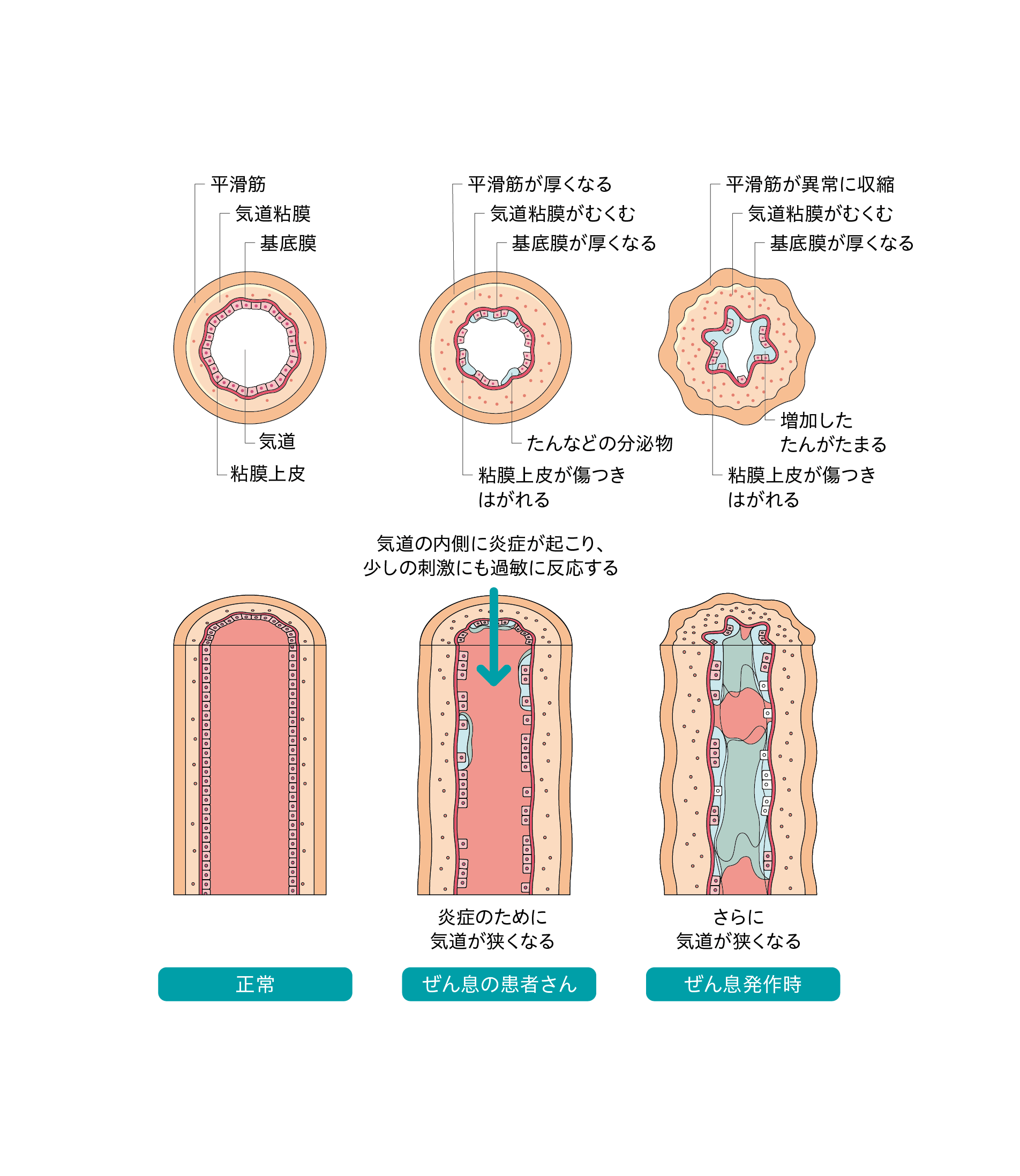
ぜん息は、呼吸をするときの空気の通り道(気道)にアレルギー性の炎症があるため、さまざまな原因に対して過敏に反応して気道が狭くなり、呼吸が苦しくなる病気です。このとき乳幼児は大人と違って苦しさを言葉でうまく伝えることができないので、泣いたり不機嫌になったりして、苦しさを伝えようとします。
小児の気道は細いので「ゼーゼー」「ヒューヒュー」と鳴るように呼吸の音が聞こえる場合(ぜん鳴)がありますが、乳幼児でははっきりと聞こえないこともあります。ぜん息の症状は昼間より夜間や早朝に生じることが多いので、くり返すようであれば様子を注意深くみることが必要です。
気道のアレルギー性の炎症は、治療をしないで(薬の服用などの対策をしないで)そのままにすると、くり返し何度もぜん息症状(発作)が起きてしまいます。気道に炎症があると、ダニや煙、ペットの毛などのわずかな刺激にも反応しやすくなり、ぜん息症状があらわれやすくなります。かぜなどにより症状が悪化しやすくなるので、体調をよい状態に保つようにしてください。
ぜん息の大きな発作が起きると気道がふさがって呼吸ができなくなり、命を落とすこともありますから、医師の指示に従って生活環境を整え、炎症をしずめる薬などを忘れずに服用してぜん息の症状(発作)を予防する治療が必要です。
子どもの様子をみるときの主なポイント
- 泣いたり不機嫌になったりすることが多くなった(幼いときは自覚症状を具体的に周囲へ伝えることができません)。
- かぜをひくたびに咳が続く(かぜ症状は長くは続きません。ぜん息は、かぜなどの呼吸器感染症が引き金になって症状があらわれやすくなります)。
- 呼吸するときに「ゼーゼー」「ヒューヒュー」と音が鳴る(気道が狭くなっていると空気が通るときに音が鳴ることがあります)。
- 走り回って遊ぶなど強い運動のあとに咳が出始める(ぜん息があると運動による負担が加わって咳が出ることがあります)。
- 夜間や早朝に苦しそうに咳をする(ぜん息があると交感神経と副交感神経の働きによって夜間や早朝に症状が出ることが多いといわれています)。
小児ぜん息の症状について
ぜん息では、気道がさまざまな刺激に対して過敏な状態になります。ダニやホコリ、タバコや線香の煙、イヌやネコの毛、ときには冷たい空気や走り回るなどの強い運動でも、気道が反応して狭くなる症状(ぜん息発作)が起きることがあります。気道が狭くなると「ゼーゼー」「ヒューヒュー」という音(ぜん鳴)が生じ、呼吸するのが苦しくなります。それによって咳が出たり、会話がうまくできなかったり、食事や睡眠も十分にできなくなったりすることがあります。ぜん息は特に夜から朝方にかけて悪くなることがあります。気管支を拡げる治療(気管支拡張薬)で症状(ぜん息発作)は改善しますが、気道のアレルギー性の炎症がよくならないと、炎症のために何度もぜん息症状がくり返されてしまいます。
ぜん息の症状があらわれると、空気を吸い込むときよりも息を吐きにくくなります。症状が強くなると、苦しそうに大きく呼吸しようとして小鼻が開き、胸に手をあてて、立っていられなくなって座り込む場合があります。睡眠中に症状があらわれるときは、息を吸うときに胸がへこむことがあります(陥没呼吸:かんぼつこきゅうといいます)。また、横に寝ていられなくなり寝具の上に座り込むことがあります(起坐呼吸といいます)。いつになくぼんやりすることもあります。活動性が急に変化するときは要注意です。子どもの状態の変化にいつも注意することが重要です。
ぜん息の症状(発作)が強くなると気道がふさがってしまい、息(呼吸)ができなくなって、まれに命を落としてしまうこともあります。アレルギーが悪化する原因を防いで、アレルギーの炎症を薬でしずめて、ぜん息の症状(発作)が起きないように、積極的に治療に取り組みましょう。

小児ぜん息の重症度について
ぜん息の重症度は、ぜん息症状のあらわれる頻度とその強さで分類します。ぜん息の重症度に応じて治療の程度や用いる薬の種類などを決めるため、重症度を正確に知ることはとても重要です。
- 間欠型:軽い症状が年に数回生じる程度で、呼吸が苦しくなっても薬で治り、短期間で症状が改善し、持続しない状態です。
- 軽症持続型:軽い症状が月1回以上、週1回未満で、症状の持続は短い状態です。
- 中等症持続型:軽い症状が週1回以上、毎日ではなく、ときに中・大発作となる状態です。
- 重症持続型:毎日症状があり、週1、2回は大きな発作がある状態です(それ以上は最重症持続型)。
小児ぜん息の治療の目標について
ぜん息の症状をコントロールすること
- ぜん息症状(発作)がないようにすること。
- 発作治療薬(短時間作用性β2刺激薬)を使わずにすむようになること。
- 昼夜を通じてぜん息症状がないようにすること。
病院・クリニックで行う呼吸の検査の正常化を目指すこと
- ピークフロー(PEF)やスパイロメトリーなどの呼吸機能検査が正常に近い検査値で安定すること。
- 走り回るなど強い運動をしたときや、冷たい空気を吸い込んだときでもぜん息症状が生じないようになること(「運動誘発ぜん息」は下段を参照してください)。
苦しさ、つらさを改善すること
- スポーツも含めて毎日の生活を普通に行うことができるようになること。
- 治療薬による副作用がないようにすること。
「運動誘発ぜん息」について
走り回って遊ぶときや強い運動をするときなどに咳や息苦しさなどのぜん息症状があらわれることがあり、これを「運動誘発ぜん息」といいます。これは、空気が冷たく乾燥したときに、激しい運動をしたときや運動の時間が長い場合にあらわれやすくなります。ただし、症状があらわれるからといって運動をやめる必要はありません。
運動などによるぜん息症状を予防するには、運動をする前に軽い運動で十分なウオーミングアップをすると効果があります。空気が冷たく乾燥しているときはマスクをしてください。それでも運動中に症状が出始めたら、一度運動をやめて水分をとって楽な姿勢で休むと15分ほどで多くは軽快します。息苦しさがあるときは気管支拡張薬を吸入します。運動するといつも苦しそうにする場合は、運動前の薬の吸入も含めて医師に相談してください。
小児ぜん息の検査について
ぜん息の状態を知る方法
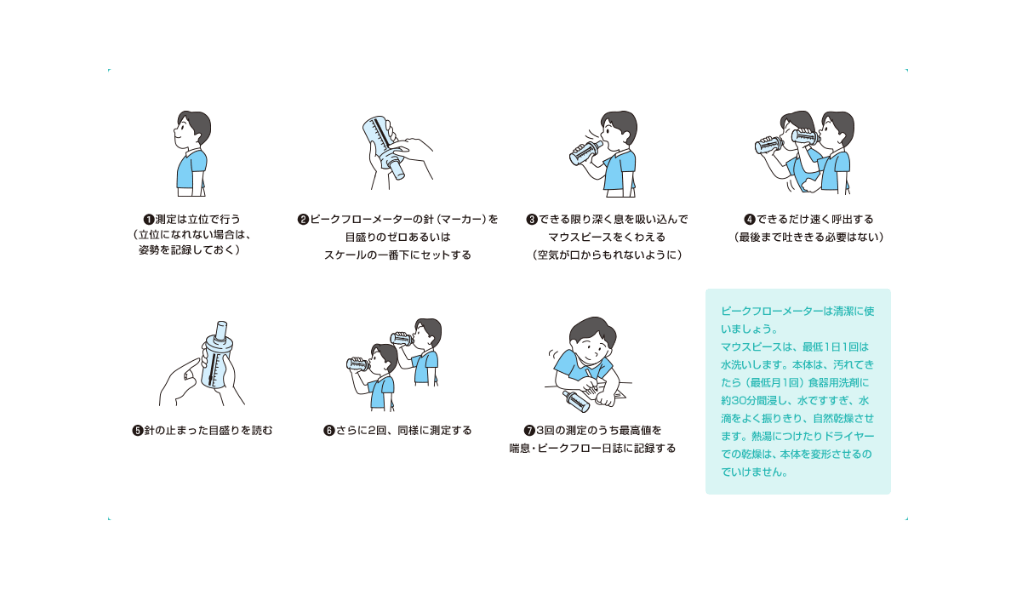
自宅でのぜん息の状態は「ピークフローメーター」や「ぜん息日記」などで確認することができます。毎日の患者さんの状態の変化から、医師はぜん息が悪化する原因を探ることで、患者さんが自分でもわからないうちにぜん息の状態が悪くなるのを事前に予想ができるように指導することがあります。
「ぜん息日記」への記入の仕方
- 天気の変化:前日とくらべて気温が下がるとぜん息症状(発作)が起きる人が増えます。また、季節の変わり目は体調が悪くなる人が増えます。
- 普段の生活:学校に行けましたか。体の調子はよかったですか。ぐっすり眠れましたか。運動はできましたか。
- 体の症状:熱はありませんか。鼻水は出ていませんか。咳は出ませんか。
- ぜん息症状(発作):息苦しさがあったら苦しさを大・中・小で書いてください。運動をして症状は出ませんでしたか。
- 薬:予防の薬(長期管理薬:吸入ステロイド薬など)は服用しましたか、飲みましたか。発作止めの薬(発作治療薬:短時間作用性β2刺激薬)は吸いましたか、飲みましたか。発作止めの薬を吸った人は何回吸ったかを書いてください。
- ピークフロー測定値:1日のうち朝と夕方(夜)に2回測定して測定値を書いてください。
※「ぜん息日記」は、環境再生保全機構に申し込むと無料で入手できます。
https://www.erca.go.jp/yobou/pamphlet/form/index.html
ぜん息のアクションプランシート(ぜん息個別対応プラン)
急にぜん息症状(発作)が起きたときにどうすればよいか、朝と夕方(夜)に測っているピークフロー(PEF)測定値が低くなったときにどう対応すればよいかなど、体調が変化したときの対応(アクションプラン)を、医師と相談してあらかじめ決めておきましょう。また、PEF測定値がいくつになったら発作止めの薬(発作治療薬:短時間作用性β2刺激薬)を服用するか、それとも受診するかなどを相談しておきましょう。
病院で行うぜん息の検査
呼吸機能検査
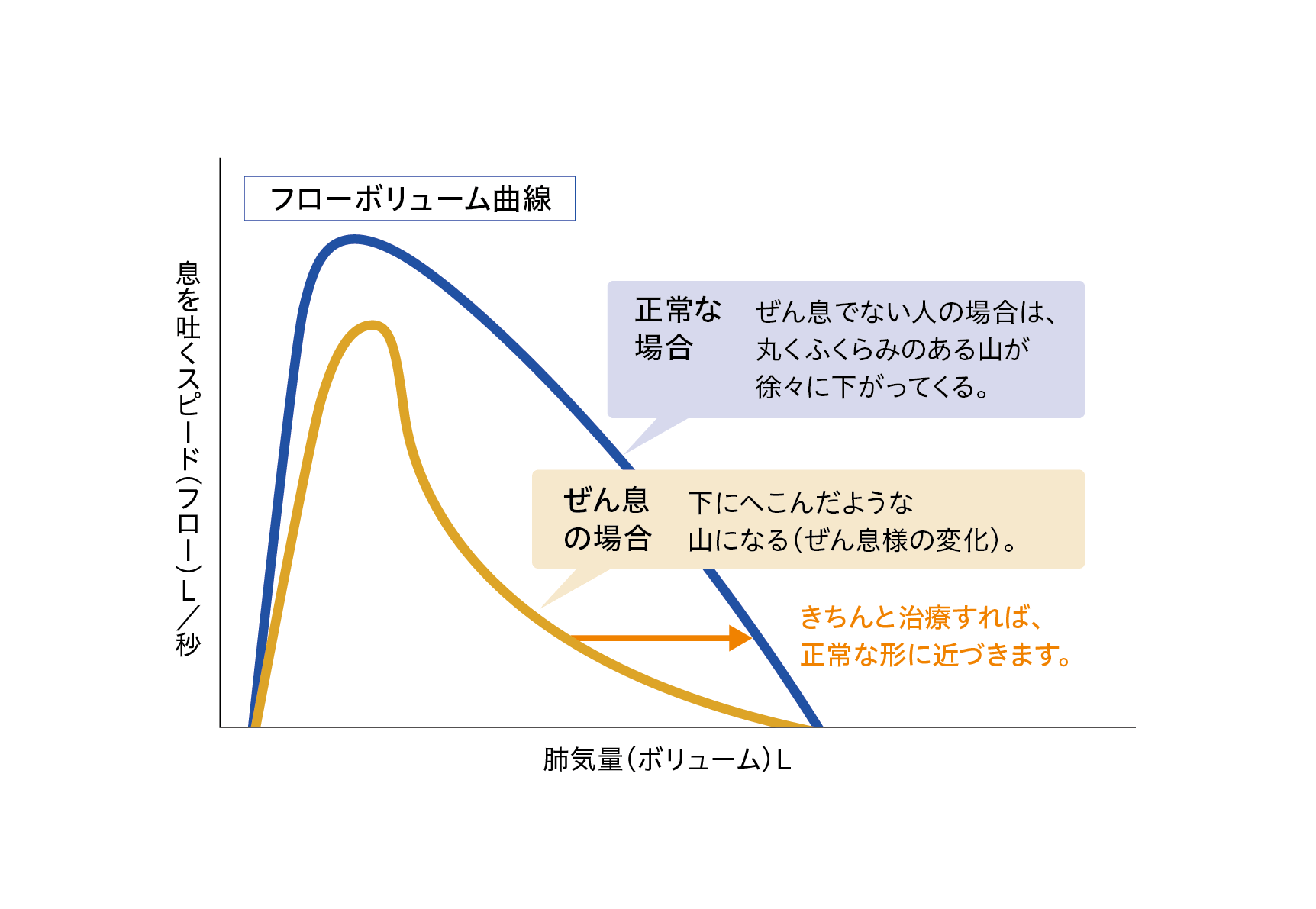
スパイロメーターによる肺活量などの測定、息の吐きやすさなどを測定してフローボリューム曲線というデータを取る検査などがあります。フローボリューム曲線は、ぜん息の患者さんが呼吸をするときに息が吐きにくくなる状態を測定する検査で、症状がなくても特徴的な結果が得られることから、ぜん息であることを確かめられます。小児の場合は、個人差はありますが、5~6歳頃から練習すると上手に検査をすることができるようになります。

呼気中一酸化窒素濃度(FeNO)測定検査
気道にアレルギー性の炎症があると、吐く息の中(呼気中)に一酸化窒素(NO)という物質が増えます。この濃度を専用の器械で測定すると、ぜん息の患者さんで治療をしていないことや、治療を開始していてもうまく進められていないことがわかります。最近では子どもでも測定しやすい器械もあります。個人差はありますが5~6歳頃から測定することができます。
小児ぜん息の治療の進め方について
ぜん息治療の種類
ぜん息の治療には、大きく分けて3つあります。
- ぜん息症状(発作)で狭くなった気道を拡げる治療(発作治療)
- 気道のアレルギー性の炎症をしずめる治療(抗炎症治療)
- ダニやホコリなどを減らす「環境整備」
ぜん息症状(発作)が起きたときの治療は、狭くなった気道を拡げる治療で、気管支拡張薬という薬が使われます。気道のアレルギー性の炎症をしずめる薬は「長期管理薬」と呼び、吸入ステロイド薬やロイコトリエン受容体拮抗薬という薬があります。ぜん息の症状(発作)がないときにも継続して服用して気道のアレルギーの炎症をしずめることで、ぜん息症状(発作)が起きにくくなります。
長期管理薬は、ぜん息症状(発作)がなくなったからといって自分の判断で服用をやめてはいけません。ぜん息の症状がない状態を維持して、日常生活が普通にできることを目標に治療を進めます。ぜん息の治療のゴールは、ぜん息でない人と同じように運動や日常生活ができるようになること、呼吸の検査で問題がなくなることです。
小児ぜん息の長期管理プラン
小児ぜん息の長期管理は、重症度に応じて治療ステップ1から治療ステップ4まで4つの段階に分けられた「基本治療」と、基本治療でコントロール状態が改善したものの良好な状態にならない場合の「追加治療」、そしてかぜや季節の変化などで一時的に症状が悪化したときに進められる「短期追加治療」で進められます。
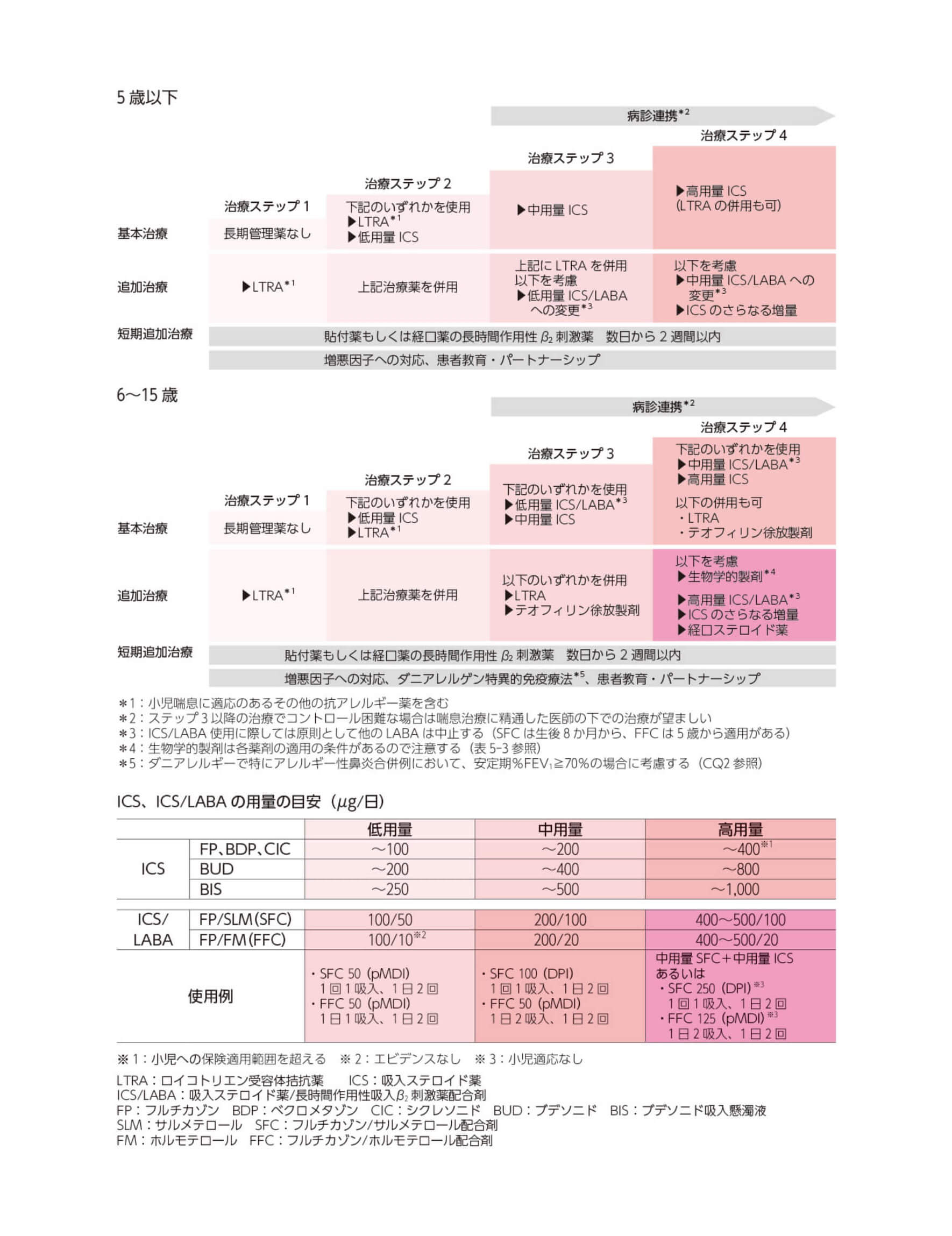
小児ぜん息の治療薬について
小児ぜん息の長期管理プラン
短時間作用性吸入β2刺激薬(気管支拡張薬)
ぜん息の発作で狭くなった気道を拡げる薬です。薬を吸入すると苦しい呼吸が(一時的に)よくなりますが、気道のアレルギー炎症をおさえることができません。また、1日に何回も使用すると心臓への負担もあるので、注意が必要です。
気道のアレルギー性の炎症をしずめる薬(長期管理薬)
◎印:「代表的な薬の商品名」(製薬会社)
| 吸入ステロイド薬 | 気道にできたアレルギー性の炎症をしずめるとぜん息症状(発作)が起きにくくなります。炎症をしずめる薬でいちばん効果があるのがステロイド薬で、治療ではステロイド薬を炎症に直接届くように粉・霧の状態にして吸い込む吸入ステロイド薬を使います。 粉・霧状にして吸い込むことでステロイド薬の副作用を錠剤で服用するよりもおよそ100分の1に減らすことができますし、全身性の副作用はほとんどありません。口の中に残ったステロイド薬を洗い流すために、吸ったあとは必ずうがいをします。 ◎ドライパウダー製剤(DPI製剤):「フルタイドディスカス」「アドエアディスカス」「レルベア」(グラクソ・スミスクライン)、「パルミコートタービュヘイラー」(アストラゼネカ) ◎加圧定量噴霧式吸入器(pMDI製剤):「フルタイドエアゾール」「アドエアエアゾール」(グラクソ・スミスクライン)、「キュバールエアゾール」(住友ファーマ)、「オルベスコ」(帝人ファーマ)、「フルティフォーム」(杏林製薬) ◎吸入懸濁液:「パルミコート吸入液」(アストラゼネカ) |
| ロイコトリエン 受容体拮抗薬 | 気道のアレルギー性の炎症をしずめて、気管支を収縮させる物質のはたらきをおさえます。 ◎「オノン」(小野薬品)、「シングレア」(オルガノン)、「キプレス」(杏林製薬) |
| 気管支拡張薬 | ・テオフィリン徐放製剤:気管支を拡げる作用があり、軽い気管支の炎症をおさえる効果もあります。徐放製剤は成分がゆっくり吸収されて効果が長く持続するようにつくられています。 ◎「テオドール」(田辺三菱製薬)など ・長時間作用性β2刺激薬:長時間にわたって気管支を拡げる作用が持続する薬です。長期管理薬として処方されるときは吸入ステロイド薬との配合剤「吸入ステロイド薬/長時間作用性β2刺激薬配合剤」として処方されます。 ◎「セレベント」(グラクソ・スミスクライン)など ・吸入ステロイド薬/長時間作用性β2刺激薬配合剤:気道のアレルギー性の炎症をしずめる吸入ステロイド薬と、気管支を拡げる気管支拡張薬の長時間作用性β2刺激薬が合わさっています。 ◎「アドエア」「レルベア」(グラクソ・スミスクライン)、「フルティフォーム」(杏林製薬)など |
| 生物学的製剤 | 長期管理薬による治療でぜん息症状がコントロールできないような難治性で重症の患者さんに使用される注射の薬で、アレルギー反応をおさえてぜん息症状を改善します。 ◎抗IgE抗体オマリズマブ「ゾレア」(ノバルティス) ◎抗IL-5抗体メポリズマブ「ヌーカラ」(グラクソ・スミスクライン) ◎抗IL-5受容体抗体ベンラリズマブ「ファセンラ」(アストラゼネカ) ◎抗IL-4受容体抗体デュピルマブ「デュピクセント」(サノフィ) ◎抗TSLP抗体テゼペルマブ「テゼスパイア」(アストラゼネカ) これらの薬はぜん息の治療に精通した医師の指導のもとで使用する必要があります。 |
| 経口ステロイド薬 | ほかの長期管理薬で症状がおさえられないときに短期間の使用を原則とします。必要最小量を維持量として使用することもあります。 |
吸入薬の上手な吸入の仕方について
ぜん息の薬の主役は「吸入薬」です。吸入薬は正しく吸入して初めて効果を得ることができます。ぜん息治療に用いられる吸入薬は、気道の中に直接届くことから少ない量で十分な効果が得られます。
加圧定量噴霧式吸入器(pMDI)は、薬を噴霧(ふんむ)させたときにタイミングよく吸い込みます。幼いときは吸入と薬の噴霧のタイミングが上手に合わせられませんが、小児には吸入補助具(スペーサー)が用意されていて、あらかじめpMDIからエアゾール製剤をスペーサーに噴霧させて、そのあとにスペーサーから薬を吸い込むことで上手に服用することができます。
ただし、多くの子どもは吸入手技が理解できず、さらに怖がることがあるので、最初は吸入デバイスを遊び道具として渡すなど慣れさせてから、親が吸入手技を何回もみせることも効果的です。吸入手技は、定期的に医師や看護師、薬剤師などにチェックしてもらってください。
上手に吸入薬を服用するポイント
- 毎日決まった時間に吸入する習慣をつけましょう。
- 吸入後に、口の中に薬が残らないようにうがいをしましょう(歯みがきの前に吸入するなども習慣化に役立ちます)。
- 上手に吸入できるようになっても子どもを放っておかないで、家族みんなで治療に取り組めるように見守りましょう。
- 吸入を手伝って、上手にできたらほめてあげることも大切です。
環境整備について
ぜん息ではダニやホコリがぜん息症状(発作)の原因になることが多いので、自宅の環境を整備してダニやホコリを減らすことで、ぜん息症状(発作)を起こりにくくすることができます。
「室内環境の整備について」もご覧ください。
ぜん息の日常的な管理について
ぜん息の治療(発作治療と長期管理、環境整備)は、保護者の方や医師・看護師がチームになって進めていきますが、何よりも患者さん自身が主体的に自己管理をすることが大切です。
ぜん息の原因となるアレルゲンなどの悪化する因子を避けることや薬の服用などを一緒に相談をしながら、学校生活や運動を続けましょう。よい自己管理は、必ずよい結果(治療目標の達成)につながります。
ぜん息のよくある質問
ぜん息に関するよくある質問をまとめています。
1回の「ゼーゼー・ヒューヒュー」だけではぜん息の診断はできません。乳幼児は、年長児と比較して気管支が細くて、痰などの分泌物の量も多いため、呼吸器感染症(急性気管支炎や急性細気管支炎など)でもぜん息と同様に「ゼーゼー・ヒューヒュー」が起きることがあり、ぜん息と診断することは簡単ではありません。かぜをひいたときなどに胸のあたりから「ゼーゼー・ヒューヒュー」という音が聞こえたり、息をするのが苦しそうになったりすることが3回以上起きたことがある、あるいは症状が気管支拡張薬の吸入で改善する場合には「乳幼児ぜん息」と診断されます。また、ぜん息の長期管理薬(ロイコトリエン受容体拮抗薬や吸入ステロイド薬)を1か月くらい服薬して、効果のあらわれ方で判断する場合もあります(「診断的治療」といいます)。
ぜん息の増悪因子はさまざまなものがあります。主なものは、①吸入アレルゲン(ダニやペットの毛、カビなどの室内アレルゲン)、②呼吸器感染症(RSウイルスやインフルエンザなどのウイルス感染、③空気汚染(たばこや線香などの煙、PM2.5や黄砂など)が代表的です。他にも悪天候や激しい運動、過換気、ストレスなども増悪因子となります。
急性増悪(発作)は、軽度なものから重篤なものまでさまざまです。「強いぜん息発作のサイン」(下段)に注目して、いずれかのサインがある場合にはすぐに受診しましょう。特に強い呼吸困難や意識レベルの低下(意識低下あるいは過度な興奮)があるときには救急隊の要請をします。「気管支拡張薬の吸入薬や内服の効果が不十分」、「苦しくて眠れない」、「気管支拡張薬が手元にない」などのときは受診してください。「強いぜん息発作のサイン」がなく、手元に気管支拡張薬(吸入薬や内服薬)がある場合は、使用して症状が改善したら自宅で様子を見ます。
乳幼児の「強いぜん息発作のサイン」
・唇や爪の色が白っぽい
・苦しくて話せない
・息を吐くほうが吸うよりも明らかに時間がかかる
・歩けない
・ボーッとしている(意識がはっきりしない)
・咳が激しい(嘔吐することがある)
・ぜん鳴が著明(時に減弱)
・胸の骨の上、鎖骨の上、ろっ骨とろっ骨の間(肋間)がくぼむ
・呼吸が速い(頻呼吸)
・息を吸うときに鼻の穴をひろげて空気を取り込もうとする(鼻翼呼吸)
・息を吸うときに胸がくぼみ、腹だけがふくらむ(シーソー呼吸)
・抱かれているほうが楽(起坐呼吸)
・横になれない、寝ない(または、眠れない)
・顔などの皮膚や粘膜が青紫色になる(チアノーゼ)
・いかにも苦しそうに「うーうー」という(呻吟)
・脈が速い(頻脈)
・機嫌が悪い
・泣き叫ぶ(興奮)
・呼びかけに反応しない、ぐったりしている(意識レベルの低下)
(『小児気管支喘息治療・管理ガイドライン2023』より補足して引用)
コントロールが不十分な状態とは、咳などの軽い症状であってもぜん息症状がしばしばみられ、気管支拡張薬を使用したり、日常生活に支障をきたしたりしている状態です。ぜん息の「コントロールが良好」とは、ぜん息の症状がなく、運動など日常の生活が普通にできることであり、このような状態を維持することが大切です。
週に1回くらい症状が出るのは、ぜん息がうまくコントロールされていない可能性があります。主治医の先生にどのような症状がどのくらいの頻度であらわれるのかなどを伝えて、現在の治療の進め方について相談してください。ご自宅でのぜん息の状態を把握するために「ぜん息日誌」に症状の種類やピークフロー値を記録しておくと、医師との情報の共有にも役立ちます。「ぜん息日誌」はアレルギーポータルでもダウンロードすることができますのでご活用ください。
水泳は、重症ぜん息の子どもでも急性増悪(発作)が起きにくい運動であり、呼吸法を習得することや、筋力の増強効果も見込まれます。しかし、水泳のみでぜん息が治ることはありません。急性増悪(発作)が起きにくい体力づくりのために、ぜん息患者が運動をすることが勧められています。水泳は陸上競技と異なって、①湿度が高い環境下での運動で、②水泳中には過呼吸が起きにくく、③運動による気道からの熱ロス・水分ロスが少ないため、重症患者であっても発作が起きにくい運動です。しかし、最近ではプールに含まれる塩素の影響を心配する声もあります。水泳のみにこだわらず、本人が楽しんで続けられる運動をするのがよいでしょう。
水泳(ベビースイミングを含む)によってぜん息を予防することができるかどうかはわかっていません。水泳(ベビースイミングを含む)によるぜん息の発症予防効果の可能性を示した報告もありますが、その一方で、発症リスクとなる可能性を報告したものもあります。現時点では、水泳によるぜん息の発症予防効果は明らかではありません。(参考:「小児アレルギー疾患保健指導の手引き」より)
運動をすると咳が出る人は「運動誘発ぜん息」の可能性があるので、医師に相談して、症状なく運動ができるように必要な治療を受けましょう。適度の運動は体力づくりに欠かせません。すでにぜん息の治療が開始されていても運動時の症状を繰り返す場合は、ぜん息のコントロールが不十分ということですので、治療法の変更などの対応が必要です。かかりつけ医に相談してください。まだ、ぜん息の診断を受けていない場合には、ぜん息であるかどうか、他の病気かどうかを確認する必要があるので、医療機関で受診しましょう。
大気汚染がぜん息の発症因子や増悪因子になることは多くの研究によって明らかですが、だからといって排気ガスなどの少ないところに引っ越すことで、ぜん息の発症が予防できるかどうかはわかっていません。過去に深刻な大気汚染によりぜん息などの呼吸器疾患を中心に多くの健康被害がもたらされましたが、現代は大気汚染の対策が進み、住宅環境など私たちの生活環境も大きく変化しましたので、交通量の少ないところへの引っ越しがぜん息発症の予防になるという十分な根拠はありません。(参考:「小児アレルギー疾患保健指導の手引き」より)
アレルギー疾患の治療では、アレルギーの原因物質であるアレルゲンの除去や回避が大切です。ぜん息やアレルギー性鼻炎、アトピー性皮膚炎などでは、室内アレルゲンとしてダニやカビ、動物の毛・フケなどが挙げられますが、そのなかでも特にダニ対策が重要です。ダニアレルギーの患者さんにはダニ対策を十分に行ったうえで、それでもなお症状があらわれる場合には薬物療法を行います。ここでは特に、代表的なダニ対策についてのみ述べます。
ダニ対策としては、ダニの住みかとなりやすい布団に注意が必要です。布団を干して、こまめに、丁寧に掃除機をかけることが基本です。布団乾燥機も有用です。布団の丸洗いや防ダニ寝具・寝具カバーも役に立ちます。ダニ対策ではダニアレルゲンの元になるダニそのものを撃退することが大切ですが、ダニを殺すには60℃以上の熱水処理や熱風での乾燥が必要になります。布団を干すことで布団が乾燥してダニは増えにくくなりますが、生き延びたダニはすぐまた繁殖します。冷水では、ダニアレルゲンは洗い流すことができますが、生きているダニは死にません。布団の他にも床のカーペットや布製のソファー、ぬいぐるみなどにも注意が必要です。
ダニ対策の基本は掃除機の使用と寝具の管理です。主な吸入アレルゲンであるチリダニ(ヒョウヒダニ)は、寝具やソファー、じゅうたんなどに多く生息し、エサとなるのは人のアカやフケです。ダニは生体だけでなく、死がいやフンもアレルゲンとなるため、十分な対応をしましょう。まずは、掃除機をこまめに丁寧にかけることが重要です。床だけではなくダニが繁殖しやすい布団などの寝具の対策として、掃除機がけや布団乾燥機を使用したり、室内の湿度を下げたりすることも効果的です。
毛のあるペットの飼育はお勧めできません。動物の毛やフケはアレルゲンとなり、ぜん息の悪化因子になる可能性があります。飼い始めたときは問題がなくても、飼ってから数年後にアレルギー症状が出ることもあるので、ぜん息と診断されている患者さんの場合は、新たに毛のあるペットを飼育することは控えるべきでしょう。すでにペットとの接触で症状が悪化している場合は、ペットを手放すことが望ましいですが、すぐに手放すことができない場合には、ペットを寝室に入れない、屋外で飼育する、定期的に洗うなど、実施することが可能な対策から始めましょう。
毛のあるペットを飼うことで新たに感作されて、アレルギー症状があらわれてくることは十分に考えられます。動物と接触することで、アレルギー症状〔ぜん息の急性増悪(発作)やアレルギー性鼻炎など〕が起きることがあります。これまでペットのアレルゲンに感作されていなくても、飼育を始めることで新たに感作されて、アレルギー症状があらわれてくることがありますので、家族にアレルギー疾患がある人は、犬、猫、ハムスターなどの毛のある動物を新たに飼育するのは避けるほうがよいでしょう。(参考:「小児アレルギー疾患保健指導の手引き」より)
小児のぜん息についてさらに詳しく知りたい方へ
動画による解説
小児のぜん息をより深く理解していただくために、当サイトでは専門家監修のオリジナル動画コンテンツもご用意しています。文字だけでは伝わりにくい内容の理解にお役立てください。
関連サイトのご案内
(日本アレルギー学会Webサイトへ)
小児のぜん息/Q&A
https://www.jsaweb.jp/modules/citizen_qa/index.php?content_id=2